O不错的被形容为外科手术的“无人区”,1岩斜区仍然是外科手术中最复杂的颅底区域之一。这中间狭窄的空间岩石的顶端侧面,下三分之二斜坡中间,脑干后方,是通往硬脑膜外目的地的一半脑神经(CNs)的十字路口。同样,大部分后循环血管也经过这一区域。岩斜脑膜瘤(PCM)起源于岩尖,内耳道内侧,颈神经节后方。2这些肿瘤可能累及上斜坡,海绵窦梅克尔的洞穴;小脑幕和不同程度的岩顶,3.但大脑膜瘤不可避免地累及鞍上、脚间、癌前及周围池。4确定治疗这些病变的最佳手术方法仍然是一个挑战。
由Hakuba等人推广的组合岩盐(CP)方法,5al - mety等人;2,6 - 8还有其他许多人,9,10已被用于切除pcm。CP入路结合了经骨前入路和经乙状窦前迷路入路。在听力和听力正常的情况下,一些大PCMs患者可以实现全切除面部神经功能被保留。8CP入路还可进入后海绵窦、Meckel’s cave、脑干后外侧、脑桥小脑角等部位,即使病变坚固,也可方便切除肿瘤。8然而,固有的发病率与乙状窦血栓形成、静脉梗死、颞叶由于过度缩回造成的伤害,以及对迷宫可能会劝阻外科医生和患者选择这种方法。11,12
在我们的实践中,我们使用CP方法来切除较大的pcm。然而,最近,一种更前外侧的轨迹结合了由Dolenc首创的颞前经海绵体入路,13Kawase等人的经骨前入路;14trans-Meckel 's cave经脑幕暴露已成为切除大型pcm的替代方法。4,15在廖等人最近的一系列研究中,4这种颞前经海绵体前岩岩(PTAP)入路用于实现大面积或近全切除大pcm,发病率可接受且无死亡。
虽然CP和PTAP方法都是治疗pcm的可行手术选择,但使用其中一种方法的适应症仍不清楚。此外,比较两种方法的客观数据是不存在的。在本研究中,我们进行了解剖学研究,1)比较CP入路和PTAP入路技术上的细微差别,2)对两种入路所获得的暴露进行定量比较,3)确定选择合适的pcm入路所需的关键因素。
开云体育世界杯赔率
这项研究是在巴罗神经学研究所的外科神经解剖学实验室进行的。使用先前描述的方法解剖了12个注射硅树脂的尸体头部标本。开云体育世界杯赔率
CP的方法

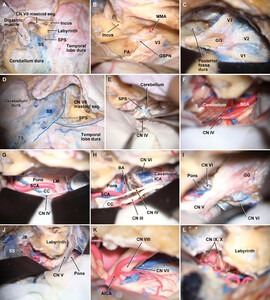
逐步解剖尸体的照片说明CP入路。答:左侧胸锁乳突-颞筋膜瓣抬高。随后切开颞肌,并在前下方反射(未示出)。乙状窦(SS)被完全骨架化,颈静脉球(JB)被暴露。打开窦腔,半规管骨架化。面动脉的乳突段(CN VII乳突段)被识别出来。Trautmann三角硬脑膜(由SS、SPS、耳囊和JB结合)暴露。随后,钻取肾形开颅,显露颞、下顶骨和乙状窦后硬脑膜。B:将脑膜中动脉(MMA)分开,以便进一步前显露。V3的下侧面和gasserian神经节(GG)也从下面的骨头上剥离,以最大限度地暴露岩尖(PA)。C:当三叉神经(CN V)根进入Meckel 's穴时,行前路岩石切开术以暴露位于桥上的硬脑膜。梅克尔的洞穴被打开了,GG暴露了。D:的蓝线表明这种入路采用硬脑膜切口模式。颞叶底部的硬脑膜中窝从前到后切开,与SPS平行并尽可能向后,在横窦上方。乙状窦前硬脑膜垂直切开,位于内淋巴囊后方,从球部向上至SPS,切口在SPS前方下方弯曲。然后将颞和乙状结肠前切口连接在一起,而SPS在小脑上静脉复合体进入和流出SPS的内侧分开。艾凡:幕被分开,而滑车神经(CN IV)被保留。F:分离的幕前缩回,然后切除。cniv和SCA显示通过环境池的后部。旅客:切除脑幕后,以颞下方式暴露大脑小腿(CC)和脑桥上部的侧面。H:钻孔后斜突,打开后海绵窦,露出ICA和外展神经(CN VI)的海绵段。这允许更大程度地暴露同侧脑桥和更长的基底动脉(BA)段。我:放大图显示cnvi的池状和海绵状部分。珍:乙状结肠前窗视图。只有通过分割SPS和后收横乙状结肠静脉复合体,才能获得位于CN V根入口区下方和上方的手术野的无阻碍的浅表视图。凯西:乙状体前位也能很好地显示面部-耳蜗复合体。李:下中枢的一小段也可见。小脑前下动脉;LM = Liliequist膜;横窦。经亚利桑那州凤凰城巴罗神经学研究所许可使用。
步骤1:抬高胸锁乳突-颞筋膜瓣
做一个c形的皮肤切口,从皮肤的水平延伸乳突尖,弯曲,与…平行上颞线,然后下降到颧骨大约在前面两个指宽处外耳道.皮瓣向前和向下缩回。的颞肌筋膜在后面与胸锁乳突肌相连切开并剥离。的颞肌然后切开,并在前后反射。
步骤2:乙状窦前迷路后暴露
乙状结肠窦从它与横窦一直到颈静脉球.打开窦腔,露出半规管。在乳突的下侧面钻孔露出球根。在这一步结束时,显露Trautmann三角(由乙状窦和岩上窦、耳囊和颈静脉球结合)的硬脑膜。
第三步:颞、顶骨、枕骨开颅术
剥离乙状结肠横结上的硬脑膜。肾形开颅术暴露颞、下顶骨和外侧枕(乙状窦后)硬脑膜。
第四步:前路石油切开术
颞叶的硬脑膜从中间窝地板由后到前。岩上大神经(GSPN)被识别并跟随它的前方相交V3在卵圆孔未闭.V3的下侧面和gasserian神经节也从下面的骨头上剥离,并尽可能向前反射,以最大限度地暴露岩尖。在本研究中,我们也继续进行硬膜外剥离,尽可能向前暴露V2还有海绵窦的后侧。川濑三角——由弓状隆起GSPN、V3和岩脊的轮廓和钻探。
第五步:硬脑膜切开和幕切除术
覆盖在颞叶底部的硬脑膜由前向后切开,与颞叶平行岩上窦(SPS),并尽可能向后靠近横窦上方。乙状窦前硬脑膜垂直切开,位于内淋巴囊后方,从球部到SPS,切口在SPS前方下方弯曲。然后将颞和乙状结肠前切口连接在一起,而SPS在小脑上静脉复合体进入和流出SPS的内侧分开。帐篷是分开的滑车神经是保存了下来。形成Meckel洞穴顶部的硬脑膜被切开,多孔上方的SPS也被切开,切口继续向中间延伸,包括帐篷;这一手法完成了幕前部切除。后斜岩褶皱被分割,并进入滑车下三角的后侧面。
PTAP方法
PTAP方法已经在其他地方描述过4,18总结如下(图2和视频1)。

逐步解剖尸体的照片说明了PTAP入路。答:右侧眶颧骨开颅术完成后的手术观察。脑膜-眶襞(箭头)将额颞基底硬脑膜系于眶周(PO)。B:当外硬脑膜层由前向后移动,直到ACP完全暴露,然后钻孔时,将脑膜-眶襞分开。C:继续后方硬膜外剥离以暴露V3和GSPN。随着向幕内侧继续剥落,GG完全暴露。D:暴露待钻孔的PA段和弓状隆起(AE)。艾凡:钻取膈肌,露出硬脑膜(星号)覆盖在桥上。F:颞下硬脑膜,以及覆盖在PA上的硬脑膜,已经被打开。同样,海绵窦被打开,暴露在格鲁伯韧带(GL)下方的CN III、CN IV、V1和CN VI。旅客:耳窗:通过钻孔上耳部和一部分内耳道所提供的窗口H:内耳道神经的放大图。FD =额硬脑膜;P. major =三叉神经的主要部分;P. min =三叉神经小段;颞硬脑膜。看到图1有关缩略语的定义。经亚利桑那州凤凰城巴罗神经学研究所许可使用。
第一步:眶颧开颅术
进行眶颧开颅手术,然后蝶骨的小翅骨向中向上钻孔眶上裂.
步骤2:前斜突暴露和钻孔
脑膜-眶襞被识别和划分。脑膜眶襞是颞叶脑膜硬脑膜和海绵窦侧壁之间最容易分离的点。外脑膜层由前向后活动,直到前斜突(ACP)是完全暴露的。钻井开始于钻头的上外侧视神经管并在中间发展。ACP的核心被钻到骨膜层,包裹着视神经.的视杆然后仔细钻孔,同时非常小心,以避免伤害副斜线颈内动脉(ICA),它沿着支柱的后表面运动。
步骤3:前路岩石切除术
继续在后方进行硬膜外剥离,显露V3,结扎脑膜中动脉,显露GSPN。皮层神经节完全暴露,继续向幕内侧剥落。露出川濑三角并进行钻探。
第四步:硬脑膜切开和幕切除术
硬脑膜开口呈t形,沿硬脑膜的垂肢形成大脑侧裂和水平肢,从ACP沿着颞叶底部延伸到前方石油切除术的位置。梅克尔的洞穴随后在神经节上打开,朝向幕状切丘。
第五步:神经血管结构硬膜内-硬膜外联合动员
调动多个神经血管元素,为钻孔后斜突创造安全通道背鞍.镰状韧带和硬膜远端环分开,以促进ICA的活动。随后,打开动眼肌三角区,神经迅速活动,直至其进入眶上裂,同时保护邻近的滑车神经。然后将近端侧裂广泛打开,暴露后斜突(PCP)并钻孔。
定量测量
使用StealthStation立体定向导航系统(Medtronic)获得测量结果。5例标本采用CP入路(A组),5例标本采用PTAP入路(B组)。图3描述被测量和比较的解剖元素。
斜面钻孔面积
Rhoton对三个斜坡节段的定义被改编。19,20.因此,上三分之一的斜坡从鞍背尾部延伸到一条横线,横线与展外神经的硬脑膜孔相连。中斜坡在上斜坡下面延伸到舌咽道的水平,而下斜坡的下限由枕骨大孔前面的下边缘表示。沿着斜面钻孔区域的边缘记录几个坐标点,并计算面积。
神经血管元素和脑干
双侧暴露的中枢神经系统II-X,大脑后动脉,小脑上动脉(SCA),椎动脉的长度底动脉,记录并比较两组之间的差异。
记录双侧脑干腹面几个点:1)同侧上外侧暴露点;2)同侧下外侧暴露点;3)上暴露点沿通过同侧CN的垂直线3;4)下暴露点沿通过同侧CN III的垂直线;5)沿中线的上暴露点;6)下暴露点沿中线;7)对侧上外侧暴露点;8)对侧下外侧暴露点;9)乙状窦前窗上外侧暴露点;10)乙状窦前窗下外侧暴露点;11)乙状突前窗内内侧暴露点;12)乙状窦前窗上内侧暴露点(图3)。计算并比较两组在脑干表面产生的面积。

A和B:示意图显示脑干的腹侧(A)和侧侧(B)视图以及识别和测量的相关神经血管元素。显示以下要素:同侧上外侧暴露点(1);同侧下外侧暴露点(2);优越的暴露点沿垂直虚线通过同侧CN III (3.);下暴露点沿垂直虚线通过同侧CN III (4);中线上暴露点(5);下暴露点沿中线(6);对侧上外侧暴露点(7);对侧下外侧暴露点(8);乙状窦前窗上外侧暴露点(9);乙状突前窗下外侧暴露点(10);乙状突前窗下内侧暴露点(11);乙状窦前窗的上内侧暴露点(12)。C:尸体解剖的照片显示了前后夹角,目标是穿过格鲁伯韧带的外展神经。前角和后角在红色的和蓝色的,分别。经亚利桑那州凤凰城巴罗神经学研究所许可使用。
迎角
每个方法的可操作性是相对于一个恒定的和容易接近的目标,CN之间的交叉点进行评估6和格鲁伯韧带。这个值是在水平面上定量测量的最大允许攻角。攻角是通过将探针的近端从极前位置移动到极后位置来测量的,远端放置在目标位置。将垂直于岩浅大神经的一条线定义为中性基准线,将此线的前后允许攻角分别定义为前后攻角。测量和比较两种入路的总攻角、前攻角和后攻角。
统计分析
使用PASW Statistics version 18.0.0 (IBM Corp.)进行统计比较。赫伦公式被用来计算三角形面积的总和。比较采用独立t检验,p < 0.05为差异有统计学意义。
结果
CP和PTAP方法的形态计量学比较
斜面钻孔面积
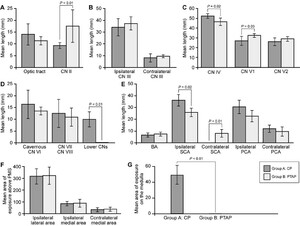
两组斜坡上三分之一的预钻面积相似(p = 0.60),但a组的预钻面积明显大于B组(mean±SD 88.7±17.1 mm)2Vs 48.4±17.9 mm2, p < 0.01)。B组不能暴露下1 / 3的斜坡。
神经与血管的元素
同侧CN IV段较长(平均±SD 52.4±2.33 mm vs 46.5±3.71 mm, p < 0.02), CN9,和CNX(9.91±3.21 mm vs . 0.00±0.00 mm, p < 0.01),但与b组相比,A组的CN II部分较短(9.31±1.28 mm vs . 17.6±6.89 mm, p = 0.009)V1(26.9±4.62 mm vs 32.4±1.93 mm, p < 0.03), A组与b组比较,其他同侧或对侧神经(图4)。

CP和PTAP方法的定量比较。答:暴露的视神经(CN II)和束的长度。B:暴露的同侧和对侧CN III长度。C:暴露的滑车、眼神经和上颌神经的长度。D:暴露的海绵状外展神经(CN VI)、面神经(CN VII)、前庭耳蜗神经(CN VIII)、舌咽神经和迷走神经(下中枢神经)的长度。艾凡:暴露的同侧和对侧大脑后动脉(PCA)、SCA和基底动脉(BA)的长度。F:脑梗和脑桥的组合区域暴露在外侧(同侧外侧)和内侧(同侧内侧)的竖线上,该竖线穿过CN III从脚间窝出现的点,以及脑干超过中线的区域在对侧(对侧内侧)。旅客:暴露的髓质区域。桥髓沟。误差线表明SD。
对于同侧血管,A组暴露的SCA段较B组长(平均±SD 36.0±4.91 mm vs 25.8±3.55 mm, p < 0.02)。有趣的是,A组对侧SCA暴露量小于B组(0.00±0.00 mm vs 7.95±3.33 mm, p < 0.01)。在基底动脉段、同侧或对侧大脑后动脉段暴露方面,两组间无统计学差异。
脑干暴露
脑梗和脑桥暴露在穿过CN III从脑梗间窝出现的点的垂直线外侧的总面积方面,两组间无统计学差异(p = 0.75;无花果。和4)。同样,该垂线与中线之间的脑干区域以及对侧中线以上的区域在两组之间也没有差异(p分别为0.47和0.60)。
A组髓质暴露有限(平均±标准差48.1±19.9 mm)2B组髓质未暴露(0.00±0.00 mm)2, p < 0.01;图4)。
迎角
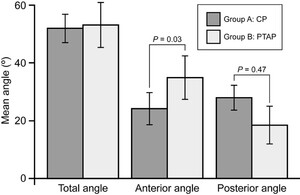
A组前攻角小于B组(mean±SD 24.1°±5.62°vs 34.8°±7.51°,p < 0.03),后攻角较大(27.9°±4.26°vs 18.3°±6.51°,p = 0.047;图5)。两组之间的前后射线总夹角无差异(51.9°±4.90°vs 53.2°±7.82°,p = 0.47)。

CP和PTAP入路的攻角。PTAP入路允许更大的攻角到目标前方(cnvi与Gruber韧带的交点),而CP入路允许更大的攻角到目标后方。误差线表明SD。
讨论
骨和神经血管结构造成的固有立体障碍阻碍了直接手术进入岩斜坡区域和在岩斜坡区域内的可操作性。两种手术入路,CP和PTAP,已被安全地用于切除该部位的pcm。6,8 - 10,13我们提出的第一项研究形态学比较两种方法在解剖学的基础上。
岩斜坡区手术入路的技术比较
这两种入路都有两个共同的组成部分:1)前路岩石切开术,和2)经脑幕暴露。在这两种入路中,硬膜间夹层用于不同程度地暴露神经节和海绵窦侧壁。同样,为了最大限度地暴露岩斜,将V3的下侧面从下伏的岩性ICA和三叉印象上剥离,并尽可能向前反射,以方便去除内侧岩尖。在这两种方法中内声道如有需要,可从孔洞暴露至眼底。
尽管有这些相似之处,几个关键的技术操作区分了这两种方法。首先,为了从PTAP入路的前外侧角度获得足够的岩斜坡区域尾侧暴露,通常需要硬膜外前斜突切除术(有或没有斜突旁ICA动员),充分动员CN III和钻孔PCP。CP入路不需要如此广泛的前路暴露。其次,CP入路需要广泛的乳突切除术,将乙状窦下移至颈静脉球,以充分暴露硬脊膜角和乙状窦前硬脑膜,同时不侵犯半规管。最后,为了利用CP入路充分调动乙状结肠窦后方,必须首先暴露横窦上方的乙状结肠后和枕硬脑膜。
CP和PTAP方法的定量比较
为了比较各组之间的暴露情况,使用了几种神经血管元素作为替代靶点。我们的研究结果表明,CP入路对同侧CN IV、CN IX和CN X以及同侧SCA和髓质有更大的暴露。通过CP入路,只有通过分割SPS和切除幕后侧面以暴露四叉肌池,才能获得更大的IV期脑膜暴露。同样,只有在断开横乙状结肠与SPS和幕的连接并向后缩回鼻窦后,才能以迷路后的方式暴露下中枢神经和髓质。无论在斜坡上钻孔的程度如何,PTAP入路都未能充分暴露cnix、cnx和髓质(无花果。4和6)。这些发现与廖等人的术中发现一致。4

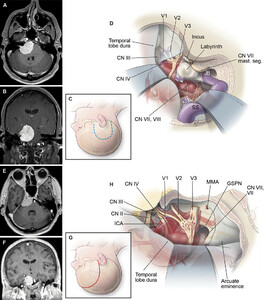
CP和PTAP入路切除PCM的MR图像和示意图。A和B:轴位(A)和冠状位(B) MR对比图像显示PCM最好采用CP入路处理。C:用于CP入路的皮肤切口示意图。D:PCM的手术视图示意图,最好采用CP入路。E和F:轴位(E)和冠状位(F)磁共振图像显示PTAP入路是治疗PCM的最佳方法。旅客:用于PTAP入路的皮肤切口示意图。H:PTAP入路是最佳入路的PCM手术视图示意图。桅杆上。赛格。=乳突段。看到图1有关缩略语的定义。经亚利桑那州凤凰城巴罗神经学研究所许可使用(图C、D、G和H)。
尽管CP入路乙状窦前成分改善了髓质和下中枢神经的暴露,但很明显,迷宫的保存阻碍了入路的内侧范围。此外,根据定义,任何沿着脑干向内侧和前方进一步延伸的尝试都代表着对下中枢神经起源平面的侵犯,这在剥离时可能存在风险(图6)。
尽管CP入路和PTAP入路都提供了足够低的基底动脉暴露,以到达每个标本的同侧SCA的起源,但CP入路暴露的SCA的平均长度要长28%。这种改善的暴露与SCA的脑桥前脑段长度的增加直接相关,这种增加只能在使用CP入路后幕分割后从颞下视图看到。有趣的是,PTAP入路允许更大的对侧SCA暴露(p < 0.01)。从视觉上可以明显看出,脑桥的凸起形状,因为它在SCA起点的水平与斜坡相对,阻碍了任何通过后路入路(如CP入路)到达对侧SCA的尝试,无论斜面钻孔面积多大。桥桥造成的立体障碍使暴露的对侧SCA长度平均±SD为7.95±3.33 mm,但并未完全阻断暴露。
特别有趣的是,在同侧脑梗和脑桥的组合面积方面,两组之间没有统计学上的显著差异(甚至是趋势),暴露在穿过CN III从脑梗间窝出现的点的竖线的外侧(p = 0.75)或内侧(p = 0.47)。同样,在对侧脑干暴露方面,两种方法都没有优势。这些发现与我们的临床观察一致。
在机动性方面,根据总攻角测量,两种入路之间没有总体差异(p = 0.47)。然而,PTAP入路在CN VI口至Dorello管前区域的可操作性优于CP入路(p = 0.03)。相反,后侧攻角有利于CP入路(p = 0.05)。
方法选择
视频2。3D模型显示肿瘤最好采用CP入路或PTAP入路。经亚利桑那州凤凰城巴罗神经学研究所许可使用。点击在这里查看。
1)肿瘤扩展的程度和方向
PCM起源于内耳道内侧的岩尖尖端。2Ichimura和他的同事根据肿瘤的起源、疑似硬脑膜附着的位置和脑脊膜的方向将这些肿瘤分为四种亚型三叉神经位移。3.亚型为1)上斜坡,肿瘤附着于cnv内侧并向外侧移位,未侵犯海绵窦;2)海绵状,肿瘤起源于后海绵状窦(cnv内侧),双侧延伸至颅后窝CN V的侧向位移;3)幕部,肿瘤起源于幕部,与岩斜裂有明显的附着,中小叶内侧移位;4)岩尖,肿瘤附着于岩尖,位于cnv外侧,内耳道内侧,cnv上内侧移位。
在91例患者中,肿瘤侵入Meckel 's cave的总体患病率为70.3%,其中岩尖亚型的患病率最低(8例患者中有2例)。因此,经前肋和经梅克尔洞暴露通常是任何手术入路治疗大型PCMs的重要组成部分。那么问题就变成了这个步骤是否应该与岩后入路或经海绵前外侧入路合并。我们的结果表明,一般来说,肿瘤与脑桥和脑梗的内侧和外侧范围可能不是选择一种入路的主要决定因素,因为a组和B组在脑桥和脑梗的暴露区域方面没有显著差异(图4)。这一发现与我们和其他人的临床观察结果一致。4,8然而,肿瘤沿喙尾轴的扩展似乎是重要的。特别是,延伸至下斜坡、压迫髓质和移位下中枢神经的病变最好采用CP入路(图6)。根据我们的解剖数据,PTAP入路不能充分暴露该区域。然而,CP方法并不是万灵药。通过乙状结肠前窗到达髓质的进一步内侧和前部是困难的,因为外科医生需要穿过下中枢神经进行手术,从而有医源性损伤的风险(图6)。最后,我们的结果表明,PTAP入路允许更大的暴露前交叉区域。
2)静脉解剖
每个PCM患者术前都必须进行脑静脉成像,因为这种成像有助于手术入路计划。突出的乙状结肠窦和高颈静脉球限制了CP入路的乙状结肠前暴露。同样,如果主要的引流静脉,特别是左侧的引流静脉,过早地终止于幕状窦,而不是进入横乙状窦连接处,外科医生将不得不在该静脉前牵拉,从而限制其后方的暴露。在这些情况下,如果可行,PTAP方法可能更受青睐。
3)海绵窦受累
如前所述,PCMs常累及海绵窦。这些肿瘤可浸润ICA21和中枢神经系统,22这也许可以解释与侵袭性海绵窦探查相关的高功能成本和复发率。23日虽然我们不提倡像其他人一样从鼻窦内积极切除脑膜瘤25,26我们认为,在脑膜层和硬膜层之间的硬膜间平面上切除肿瘤,以减压海绵窦的外侧壁是有益的。因此,在这些病例中,PTAP入路可能优于CP入路(前提是肿瘤不像上面讨论的那样向下中枢神经延伸)。同样,对于需要视神经和视管减压的患者,前斜突切除术联合PTAP入路提供了显著的价值。
4)听证情况
客观评估每一位PCM患者的双侧听力状况是很重要的。对于只有同侧病变听力正常的患者,在功能侧行CP迷路后入路可能会使唯一听力正常的耳朵面临损伤的风险。因此,PTAP方法将受到青睐。对于病变一侧听力明显受损的患者,CP入路经迷路变型比迷路后变型暴露更大,但没有额外的发病风险。
虽然上述因素对手术入路的选择至关重要,但它们不能用于预测每次手术的最终结果。正如Spetzler的小组在21世纪初所述,“无论采用何种手术方式,实现低发病率的良好切除能力的主要决定因素是肿瘤周围是否存在蛛网膜平面,肿瘤的一致性以及其对关键神经血管结构的影响程度。”11尽管如此,选择合适的手术入路有助于外科医生在手术期间利用这些固有的肿瘤特征为患者带来好处。
最后,无论采用何种具体方法,优化术后护理是降低发病率的关键。在使用CP入路操作大静脉窦后提供足够的水合作用对于防止血栓形成是必要的。对于短暂或永久性面部无力或瘫痪的患者,必须进行充足的眼部贴片和润滑。棱镜镜和眼外肌手术可用于治疗永久性脑神经麻痹患者。
文献综述
考虑到CP和PTAP方法所提供的优秀但不同的暴露,我们简要地回顾了文献,并重点介绍了使用这两种方法的主要临床系列。
Cho和al - mety撰写了第一份报告,描述了使用CP方法治疗PCM的手术技术和结果。8在这个系列中,他们治疗了7例患者,总切除率为71%,无死亡。6例患者中有1例在术后1年内丧失听力。术前House-Brackmann I级功能障碍6例,II-III级功能障碍1例。最后随访时,5例患者为House-Brackmann I级,1例为House-Brackmann II级,1例为House-Brackmann V级功能障碍。3例发生短暂性外展肌麻痹,1例发生永久性外展肌麻痹。
在随后的系列文章中,27对64例PCM患者进行评估。在本研究中,分别采用岩后路、CP路、岩前路、全岩路和经乳突乙状骨后入路治疗27例、15例、11例、4例和7例患者。64%的患者实现了全切除。一例术后死亡与肺栓塞有关。术前Karnofsky Performance Status评分平均为85.31分(中位90分),肿瘤切除术后改善率为47%。术前89%的患者存在颅神经缺损。在54例随访超过2个月的患者中,39%的患者存在持续性缺陷。值得注意的是,那些有cnv和CN的8缺损更有可能从术前状态改善,而有CN VI缺损的患者术后发生新损伤的风险更高。
在Kusumi等人报道的另一个系列中,2823例患者采用CP入路行PCM切除术,全切或近全切率为78.3%,无死亡病例。Karnofsky Performance Status评分> 90的患者有18例。10例患者术后发生中枢麻痹(2例为中枢V型麻痹,2例为中枢VI型麻痹,4例为中枢VII型麻痹,2例为下中枢IX-XII型麻痹)。在马蒂森等人的一项研究中,1229例患者接受CP入路作为PCM多模式治疗的一部分。12例患者获得Simpson I级和II级切除,2例患者获得III级切除,15例患者获得IV级切除。术前CN III型麻痹4例,术后麻痹7例。7例术前瘫痪患者除1例外均完全康复。CN VI术前有3例麻痹,术后有6例麻痹。所有赤字在后续期间都得到了弥补。29例患者中有23例面部功能良好(House-Brackmann评分I级和II级)。23名接受听力保护手术的患者中有17名(74%)保留了有用的听力(Gardner-Robertson听力等级I和II)。在这个系列中没有人死亡。
据我们所知,PTAP入路的手术资料比CP入路少。廖等。4报告了18例采用PTAP入路切除大pcm的患者。7例(38.9%)患者实现了全切,7例(38.9%)患者实现了近全切(> 95%),4例(22.2%)患者实现了次全切(> 85%)(3例> 90%,1例> 85%)。虽然没有死亡报告,但所有患者术后出现一过性CN III型麻痹,但在3个月内恢复。2例发生短暂性外展肌麻痹,3例发生永久性CN IV型麻痹。同样的作者最近发表了29109例颅底脑膜瘤患者,其中28例pcm占据了他们所谓的IV区(颅前、中、后窝),并采用PTAP入路治疗。Simpson I级、II级、III级和IV级手术的成功率分别为3.6%、32%、17.9%和46.4%。7例出现新的脑神经缺损,7例发生脑卒中。虽然109例患者的术后死亡率为3.7%,但IV区肿瘤患者的死亡率未被提及。
未来的发展方向
据我们所知,这项研究首次提供了CP和PTAP入路的直接解剖学比较。两种入路的解剖学优势和局限性都得到了定量的分析。虽然本研究的结果可以指导方法选择过程,但我们确定的关键要素的真正价值只能通过前瞻性临床研究来确定。鼓励未来的努力以前瞻性的方式比较两种方法的临床结果。此外,未来的研究——无论是尸体研究还是临床研究——应该旨在确定克服每种方法局限性的策略。
结论
CP和PTAP方法已被用于治疗大型pcm。虽然每种方法都与潜在的并发症有关,但选择一种方法而不是另一种方法的真正适应症尚未确定。这是第一个从解剖学角度客观分析两种方法优缺点的研究。了解每种入路的技术差异和解剖学基础是所有颅底外科医生的责任,也是选择最佳治疗策略的关键。
致谢
我们感谢巴罗神经学研究所神经科学出版物的工作人员在手稿和视频准备方面的帮助。
披露的信息
Youssef博士是Stryker的顾问,并从瑞穗收取版税。
作者的贡献
构思与设计:Labib, Zhao。数据采集:Labib, Zhao, Houlihan, Abramov。数据分析与解释:Labib, Zhao, Houlihan。起草文章:Labib。批判性地修改文章:Catapano, Naeem。审阅了提交的手稿版本:劳顿,普利尔,尤瑟夫。行政/技术/物资支持:优先。
补充信息
视频
参考文献
-
3. ↑
Ichimura年代,森T,Onozuka年代,et al。岩斜坡脑膜瘤的四种亚型:经骨前入路的症状和手术表现的差异.神经科学学报(维也纳).2008;150(7):637- - - - - -645.
-
7
Al-MeftyO,Ayoubi年代,史密斯R.岩岩入路:适应证、技术和结果.神经科杂志(维也纳).1991;53:166- - - - - -170.
-
11 ↑
Bambakidis数控,Kakarla英国,金LJ,et al。岩斜坡脑膜瘤手术入路的发展:回顾性回顾.开云体育app官方网站下载入口.2007;61(5)(增刊2):202- - - - - -211.
-
12 ↑
MathiesenT,Gerlich一个,Kihlstroml,et al。经颅联合手术入路治疗岩斜坡脑膜瘤的效果.开云体育app官方网站下载入口.2007;60(6):982- - - - - -992.
-
15 ↑
特里帕西米,托钢筋混凝土,苏瑞一个,et al。Kawase入路与改良dolens -Kawase入路治疗颅中窝病变前后伸展变化的定量分析.J Neurosurg.2015;123(1):14- - - - - -22.
-
16 ↑
TroudeL小,Carissimi米小,Lavieille摩根大通,罗氏公司PH值.我是怎么做的:联合石油切除术.神经科学学报(维也纳).2016;158(4):711- - - - - -715.
-
18 ↑
Labib妈,BorbaMoreira L,赵X,et al。斜坡后上区侧门和正门:颞前开放入路与鼻内窥镜经海绵体入路的比较分析.J Neurosurg.2020;133(6):1892- - - - - -1904.
-
20. ↑
FunakiT,MatsushimaT,Peris-Celda米,et al。局部经鼻入路至上、中、下斜坡.开云体育app官方网站下载入口.2013;73(2供应操作):ons155- - - - - -ons191.
-
22 ↑
拉森JJ,范Loveren人力资源,大多数毫克,努力工作JM小.脑膜瘤浸润脑神经的证据:海绵窦脑膜瘤的临床意义.J Neurosurg.1995;83(4):596- - - - - -599.
-
23
DeMonteF,史密斯香港,al-MeftyO.海绵窦脑膜瘤积极切除的结果.J Neurosurg.1994;81(2):245- - - - - -251.
-
24
Sindou米,WydhE,JouanneauE,et al。单纯手术治疗后海绵窦脑膜瘤的长期随访.J Neurosurg.2007;107(5):937- - - - - -944.
-
25 ↑
同时YM,AlzhraniG,Abou-Al-ShaarH,et al。50例海绵窦脑膜瘤的减压手术疗效:长期随访.J Neurosurg.2020;132(2):380- - - - - -387.
-
29 ↑
陈SC,林CF,廖CH,et al。颞前经海绵体经梅克尔经脑幕经岩膜入路:一种治疗颅底脑膜瘤的组合技术.J Neurooncol.2020;146(3.):407- - - - - -416.