W虽然后窝减压术(PFD)被认为是对症性Chiari畸形I型(CM-I)的标准治疗方法,1PFD合并硬膜成形术(PFDD)与PFD合并硬膜外减压(PFDo)的适应症尚不明确,特别是在合并脊髓灰质炎和脊柱侧凸的患者中。在CM-I接受减压手术的患者中,脊髓空洞的患病率接近75%。39此外,高达60%-70%的CM-I和鸣管患者也有脊柱侧凸,2 - 6几份报告显示CM-I患者的鸣管特征与脊柱侧凸有关。7,8然而,CM-I与无鸣管的脊柱侧弯的关系目前尚不清楚。4,9,10
在CM-I患者中,脊髓空洞症和/或脊柱侧凸患者更有可能接受手术;1,11然而,PFD后脊柱侧凸改善或稳定的发生率是可变的,18%-70%的患者接受了进一步的干预,如脊柱融合术。3.,8,12 - 17许多因素与PFD后的融合有关,包括减压时年龄较大、初始曲线大小和术后鸣管缩小。4,13
尽管PFD的年龄和脊柱侧弯严重程度已被报道为PFD后曲线进展的预测因素,4,15,16,21页PFD手术类型(PFDo vs PFDD)在脊柱侧弯曲线进展或随后发生的融合方面尚未在大型队列中进行研究。我们报告了PFDD与PFDo治疗后脊柱侧凸的结果,据我们所知,这是文献中报道的CM-I、syrinx和脊柱侧凸患者中最大的队列。
开云体育世界杯赔率
队列描述
在从所有参与中心获得机构审查委员会的批准后,对Park-Reeves脊髓空洞症研究联盟数据库中登记的首批1257名患者的临床、人口统计学和影像学记录进行了审查。这些数据包括来自36个中心的年龄不超过21岁的CM-I和鸣管患者。所有患者的记录都被去标识,并为患者分配了一个位点-受试者编号。研究队列中使用了回顾性和前瞻性患者数据的组合。回顾性研究对象必须在过去15年内接受过治疗,并在术前进行过MRI扫描。研究人员于2011年7月至2019年5月在每个地点招募了前瞻性研究对象,并对其进行了长达5年的随访。在研究队列的1257例患者中,313例为回顾性招募,944例为前瞻性招募。每个站点的数据由各个站点协调员/调查人员输入中央数据库,所有输入都由主要站点(圣路易斯华盛顿大学)的数据监测人员远程监测和监督。需要注意的是,尽管我们使用了连续来自Park-Reeves数据库的患者,可能存在固有的偏见,因为患者对数据库的累积是留给各个中心的,因此我们无法确定每个中心的抽样实践。
影像学和临床审查标准
如果患者在医疗记录中报告有脊柱侧弯的临床诊断,则纳入研究范围。所有术前影像学检查的患者扁桃体位于枕骨大孔下方≥5mm,鸣管长度≥3mm。对于脊柱侧弯的影像学诊断,数据库中正规的36英寸直立x线片不一致,因此除了x线平片外,还使用了冠状MRI或CT图像。8在临床诊断为脊柱侧弯的患者中,278人有可用的成像数据来测量曲线大小:n = 126 (MRI), n = 3 (CT), n = 149 (x线片)。放射学参数包括Cobb角,MRI参数包括扁桃体位置、鸣管长度(椎体水平)、鸣管宽度和整个鸣管。根据术前和术后MRI评估鸣管尺寸(宽度和长度)的变化。曲线级数定义为曲线幅度至少增加10°,曲线改善定义为曲线幅度至少减少10°,曲线稳定性定义为曲线幅度变化−10°至+10°。3.,19对于融合的结果,我们指出发生融合作为结果变量(而不是需要融合),因为不同机构在矫正脊柱侧弯手术干预的阈值方面可能存在实践差异。
统计数据
使用r中的GLM函数进行单变量和多变量分析,使用线性回归确定连续变量之间的相关性。使用r中的GLM函数对模型中的所有变量进行单变量和多变量分析(补充表).由于使用支具治疗的患者数量较少,因此仅对支具数据进行单因素分析(补充表5).对同一CM-I患者进行配对双尾t检验,比较两个时间点间曲线或鸣管大小。比较两组手术在曲线进展和鸣管大小方面的差异,以及中所列的临床和影像学变量表1、双尾、双样本、等方差t检验。协变量的所有关联均在R统计软件包中使用线性模型函数进行,对于组间人数的统计分析,使用R中的Fisher精确检验。p≤0.05为差异有统计学意义。Kaplan-Meier曲线使用R (https://cran.r-project.org/;R项目统计计算)。
仅硬膜外减压和硬膜成形术的人口学、放射学和临床变量
| 硬膜外的减压 | Duraplasty | p值 | |
|---|---|---|---|
| 人口特征 | |||
| 临床脊柱侧凸 | 51 | 346 | - - - - - - |
| 女,% | 71 | 62 | 0.46 |
| CM-I诊断,是的 | 10.26 | 10.32 | 0.92 |
| 在PFD的年龄,是的 | 10.64 | 10.66 | 0.98 |
| 融合 | 13.7 | 12.3 | 0.11 |
| 没有融合 | 9.7 | 10.3 | 0.41 |
| 放射学特征 | |||
| 扁桃体位置,mm | 12.2 | 12.5 | 0.69 |
| 术前曲线大小,角度 | 29.9 | 28.8 | 0.68 |
| 随访成像,天 | 226 | 252 | 0.99 |
| 临床特点 | |||
| 临床随访,年 | 2.62 | 2.60 | 0.95 |
| 脊柱侧凸随访(融合),年 | 2.36 | 2.02 | 0.64 |
| 脊柱侧凸随访(未融合),年 | 1.48 | 0.93 | 0.23 |
| 带支撑,% | 22 | 14 | 0.31 |
| 脊柱侧凸的结果 | |||
| 融合,不是。(%) | 23日(12) | 19 (67) | 0.59 |
| 核聚变的年龄,是的 | 14.51 | 13.76 | 0.35 |
| 曲线级数,% | 38 | 19 | 0.31 |
| 稳定曲线,% | 62 | 74 | 0.34 |
| 曲线改善,% | 0 | 7 | 0.59 |
| 曲线级数,° | 9.3 | 3.6 | 0.11 |
除非另有说明,数据以患者人数或平均值表示。
结果
在该队列中复查的1257例患者中,422例临床诊断为脊柱侧弯,63%的脊柱侧弯患者为女性(表1).所有422例患者均接受了减压手术。25例(6%)患者的手术类型未被记录,因此被排除在外。我们的分析共纳入397例患者,其中346例(87%)有PFDD, 51例(13%)接受了PFDo。患者手术时的平均年龄为10.6±3.98岁。PFDD组平均随访时间为2.60±2.05年,PFDo组平均随访时间为2.62±2.16年(p = 0.95)。PFDD组和PFDo组CM-I诊断的平均年龄分别为10.32岁(范围3-20岁)和10.26岁(范围3-17岁)。这些临床随访范围与先前关于PFD后脊柱侧凸进展的研究报告一致。16,22两组患者的基线特征在年龄、性别、扁桃体位置、术前曲线大小或完全性鸣管患者比例方面无差异。接受PFDD的患者术前注射器明显比接受PFDo的患者宽(8.9 mm vs 7.6 mm, p = 0.02)和长(10.7 vs 9.4椎节,p = 0.04)。表2).65例患者(15%)接受支具治疗脊柱侧凸,其中PFDD组患者14%,PFDo组患者22% (p = 0.3);接受PFDD的患者中有5%(346例中有17例)需要进行PFD翻修手术,而接受PFDo的患者中有14%(51例中有8例)需要进行翻修手术,这种差异具有统计学意义(p = 0.02, OR 2.93, 95% CI 1.78-4.08)。需要翻修的CM-I手术患者的平均年龄为11.05岁,25例翻修患者中有11例为女性。
只用于硬膜外减压和硬膜成形术的鸣管特征
| 硬膜外的减压 | Duraplasty | p值 | |
|---|---|---|---|
| 鸣管宽度,毫米 | |||
| PFD之前 | 7.6 | 8.9 | 0.02 |
| PFD后 | 2.2 | 1.9 | 0.53 |
| 改变 | −5.4 | −7.0 | 0.03 |
| 鸣管长度,椎体水平 | |||
| PFD之前 | 9.4 | 10.7 | 0.04 |
| PFD后 | 9.6 | 8.2 | 0.15 |
| 改变 | −0.6 | −2.3 | 0.08 |
| 全新syrinx, % | 34 | 50 | 0.10 |
以加粗字体表示有统计学意义。
术前成像与融合的发生
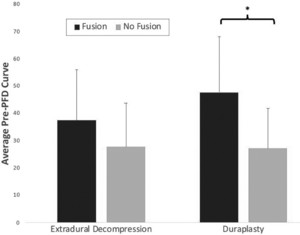
278例患者的术前前后或冠状面成像数据可供回顾。硬膜外减压组和硬膜成形术组术前曲线大小相似(分别为29.9°和28.8°;表1).与之前的报道一致,我们发现最终接受脊柱侧弯手术矫正的患者术前曲线大小更大(40.2°vs 25.9°,p < 0.001;表3),尽管当按手术类型分层时,这仅在PFDD组中显著(t检验,p < 0.001),可能是由于PFDo组的样本量小(表1,图1).然而,最终接受融合术的患者在PFD发生时明显比未接受融合术的患者年龄大(12.14 vs 10.22岁,t检验,p < 0.0001;补充表1),这一发现在PFDo和PFDD组中都存在(表1).
脊柱侧凸的进展程度按PFD类型和脊柱融合术分层
| 曲线幅度预pfd | pfd后的曲线大小 | 曲线变化 | |
|---|---|---|---|
| 所有的病人 | |||
| 融合 | 40.2° | 54.0° | + 13.8° |
| 没有融合 | 25.9° | 27.9° | + 2.0° |
| 硬膜外的减压 | |||
| 融合 | 46.9° | 57.3° | + 10.4° |
| 没有融合 | 28.3° | 37.1° | + 8.8° |
| Duraplasty | |||
| 融合 | 38.3° | 53.0° | + 14.7° |
| 没有融合 | 25.7° | 26.8° | + 1.2° |

比较PFDo患者和PFDD患者术前曲线严重程度(程度),根据患者最终是否接受脊柱侧弯进一步手术治疗进行分层(*p < 0.001)。
PFDD与PFDo后的融合
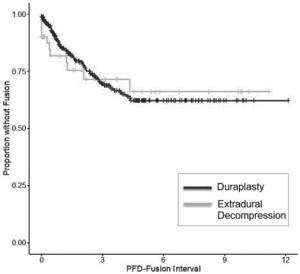
23%的患者(n = 12)在PFDo后最终接受了脊柱侧弯的手术矫正,而PFDD后的这一比例为19% (n = 67) (p = 0.59;表1,图2).

硬脑膜成形术和非硬脑膜成形术患者PFD后融合时间的Kaplan-Meier曲线(年)。
PFDD与PFDo后的曲线进展
曲线进展仅在PFD后平均14.5个月的患者中进行分析(13例PFDo患者和99例PFDD患者),这些患者术前和术后均有影像学表现(前-后、后-前或冠状面x线片、CT或MRI)。在直接比较中,PFDo与PFDD后曲线进展的患者百分比(p = 0.31)或曲线进展的程度(p = 0.11)没有显著差异(表1).PFD时,曲线随后进展的患者平均年龄为12.15±2.71岁,随后保持稳定或改善的患者平均年龄为10.10±4.02岁(p = 0.02)。在病情保持稳定、改善或进展的患者之间,没有性别差异。基于曲线位置或胸部曲线向左方向的曲线进展没有差异。
当只考虑最终接受融合的患者时,接受PFDo的患者从第一次成像到融合前成像的平均曲线进展为10.4°±17°,而PFDD患者的平均曲线进展为14.7°±20°(p = 0.7)。然而,在最终未接受融合的患者中,PFDo患者的曲线大小平均增加8.8°±14°,而PFDD患者的曲线大小平均增加1.2°±9.7°(p = 0.03;图3).

术后曲线大小的变化按减压手术类型和融合发生时间分层(*p < 0.05)。
PFD后融合的发生与PFD年龄较大和术前曲线较大有关
在logistic回归模型中,在控制扁桃体位置、鸣管特征(长度、宽度、是否存在完整鸣管)、性别、手术年龄和术前曲线大小后,PFD类型与随后发生融合之间没有关联。然而,当控制上述变量时,PFD手术年龄较大(p = 0.02, OR 1.02每额外一年,95% CI 1.003-1.030)和较大的术前曲线幅度(p < 0.001, OR 1.01每额外度,95% CI 1.005-1.011)与随后发生的融合存在显著相关性(补充表1和表2).随后发生的融合与女性性别之间存在近乎显著的相关性(p = 0.051, OR 1.10, 95% CI 1.000-1.218)。
CM-I手术和PFDo患者的年龄与曲线进展独立相关
在logistic回归模型评估与> 10°曲线进展相关的独立因素时,性别、扁桃体位置、鸣管特征或术前曲线与> 10°曲线进展无关。然而,手术年龄较大(p = 0.03, OR 1.02每增加一年,95% CI 1.002-1.047)和PFDo (p = 0.02, OR 1.37, 95% CI 1.054-1.779)与曲线进展> 10°(补充表3和4).
支具降低融合率
PFDD与PFDo术后患者接受支具的比例无显著差异(14% vs 22%, p = 0.31;表1),支具与融合发生率降低相关(p = 0.003),但与曲线进展无关(p = 0.182;补充表5).
PFDD和PFDo均显著降低鸣管宽度
与PFDo组相比,PFDD组患者的鸣管宽度总体上有更大的减少(7.0 mm [- 79%] vs 5.4 mm [- 71%], p = 0.03),尽管PFDD组患者的起始鸣管宽度也大于PFDo组(8.9 mm vs 7.6 mm, p = 0.02;表2).尽管如此,两组患者的鸣管宽度在两种PFD后均显著降低(PFDD降至1.9 mm, PFDo降至2.2 mm, p = 0.53)。
PFD前后的鸣管长度测量仅适用于一小部分患者(35% PFDo, 41% PFDD)。然而,与鸣管宽度相似,随后接受PFDD的患者术前平均鸣管长度明显长于随后接受PFDo的患者(分别为10.7椎节和9.4椎节;P = 0.04)。PFDo患者的尿道长度平均减少0.6个椎节(- 6%),而PFDD患者的尿道长度平均减少2.3个椎节(- 21%)(p = 0.08)。
曲线进展和pfd后融合均与鸣管复位相关
尽管PFD后鸣管宽度的减小与曲线进展的减少无显著相关性(p = 0.76),但鸣管宽度的减小与随后融合发生的减少有显著相关性(p = 0.01, OR 0.99 / 1 mm减小,95% CI 0.975-0.997)。同样,虽然PFD后鸣管长度的变化与曲线进展之间没有显著相关性(p = 0.93),但鸣管长度的变化与随后发生的融合之间有接近显著性的相关性(p = 0.051)。
讨论
CM-I型患者同时患有鸣管和脊柱侧凸的检查
我们报道了最大的CM-I-syrinx和脊柱侧凸患者队列,并首次比较了该组中接受PFD和不接受硬脑膜成形术的患者的脊柱侧凸结局。许多关于PFD对儿童cm - i型脊髓灰质炎和脊柱侧凸影响的研究都没有特别报道或控制是否使用硬脑膜成形术,3.,4,12,13,23还有许多人完全排斥PFDo。16,17虽然较小的研究小组调查了PFDo和PFDD之间的结果差异,主要终点为临床改善和鸣管改变,但只有一项研究报告了脊柱侧弯的进展。24-29CM-I与无脊髓空洞的脊柱侧凸之间的关系尚不确定。先前的研究发现,无脊髓空洞症的CM-I脊柱侧凸仍可能表现为与有脊髓空洞症的CM-I相似,并对PFD有相似的反应;30.,31然而,也有人观察到相反的情况。10因此,评估CM-I、脊柱侧凸和并发脊髓空洞症患者治疗的影响仍然很重要。据我们所知,我们的研究队列是第一个比较所有三种相关疾病患者对这些不同PFD模式的反应的研究。
硬脑膜成形术可减少pfd后的曲线进展,但不能降低脊柱融合术的发生率
我们发现使用硬脑膜成形术与PFD后曲线进展减少有关,年龄较小的PFD患者也是如此。PFD发生时的年龄已被反复证实与减压后的曲线进展相关,4,13,16,22就像核聚变一样。然而,这是迄今为止我们所知道的报告硬脑膜成形术与PFD后曲线进展减少之间相关性的第一项研究。事实上,我们还观察到两组之间CM-I翻修手术的比例存在显著差异,PFDo患者需要的翻修手术明显多于PFDD患者,这可能进一步支持PFDD优于PFDo治疗CM-I和注射相关脊柱侧弯。
在对年龄、性别、术前曲线、扁桃体位置和PFD手术类型等因素进行控制后,我们发现鸣管特征(包括宽度、长度和是否存在完整鸣管)与随后发生融合或曲线进展无关。这一发现与当前有关该主题的文献一致。13,32我们的研究结果表明,脊髓空洞症与脊柱侧凸的发展密切相关,8,10脊髓空洞症对脊柱侧凸进展的影响可通过手术减压得到缓解。
本研究的随访范围与以往关于PFD后脊柱侧凸进展的研究一致;16,22然而,我们的结果可能无法在这段时间内推广。一般公认的曲线阈值为50°,6,33以上的患者考虑进行脊柱侧弯手术矫正。我们的研究结果表明,术前更大的弯曲不会导致PFD后脊柱侧弯的进展,但更严重的弯曲通常在减压后持续存在,导致术后更大的弯曲大小,这本身就是脊柱侧弯手术的指征。鉴于曲线进展与融合发生之间的强相关性,可能需要更大样本量的进一步研究来阐明这种差异。
然而,我们没有发现PFD类型与融合发生之间的关联。这表明,无论PFD是否包括硬脑膜成形术,在PFD时较年轻且基线曲线较小可能预测未来脊柱侧凸矫正的可能性较低。我们确实注意到,我们在检测与当前样本量的关联方面能力不足。在未来,我们计划以更大的样本量重复此分析。
支具与降低pfd后融合率相关
虽然PFDD与PFDo术后接受支具的患者数量没有显著差异,但支具与PFD后融合发生率的降低相关,但与曲线进展的降低无关(补充表5).研究发现,支具可以降低脊柱侧弯发展到50°阈值的可能性,34支持我们的发现,它与减少融合的可能性有关。然而,与我们的发现相反的是,支撑也被证明可以降低脊柱侧弯曲线的整体进展率。35差异可能在于我们的样本量小:由于只有34例患者同时有曲线进展和支具的数据,样本量太小,无法将支具纳入我们的多变量分析,因此我们无法控制这个变量及其对融合和曲线进展的影响。因此,支撑在目前的分析中可能是一个混杂变量。
PFDo和PFDD均显著降低鸣管宽度
我们发现PFDo和PFDD都显著减小了鸣管的大小。然而,PFDD导致鸣管宽度显著更大的减少,并趋向于鸣管长度更大的减少。同样,2018年一项对3666名成人和儿童CM-I患者的荟萃分析报告称,在硬脑膜成形术的治疗下,膀胱缩小程度更大。36然而,许多专门的儿科研究,25,28包括迄今为止最大的关于这个主题的元分析,24得出的结论是,PFDD在减少CM-I患儿的鸣管大小方面并不比PFDo更好。在我们的队列中,接受PFDD手术的患者术前鸣管长度和宽度更大(表2).因此,我们观察到PFDD后鸣管的更大分辨率可能是由于鸣管大小的基线差异,而不是使用不同的手术技术。另外,与单纯CM-I型脊髓空洞症患者相比,CM-I型脊髓空洞症患者和脊柱侧凸患者可能是一个具有明显特征的独特人群,对减压手术的反应也不同。在这一特殊的儿科人群中进行进一步的研究是有必要的。
鸣管改变后的融合和曲线进展
我们观察到PFD后鸣管宽度的减少与脊柱融合术发生率的减少之间存在显著相关性,并且鸣管长度的减少与随后融合术发生率的降低之间存在近乎显著相关性。这些发现支持了目前的文献,这些文献反复证明,PFD后经历更大的鸣管消退的患者曲线进展和融合率降低,37,38那些没有经历鸣管消退的人曲线恶化的可能性增加了四倍。3.这种稳定的机制尚不清楚,但似乎单纯的鸣管消退并不是原因,因为分流术减少鸣管并不能改善脊柱侧弯。37相反,PFD后鸣管的减少可以作为颅颈减压成功或程度的衡量标准,然后通过另一种机制影响脊柱侧弯的进展。
与文献相比,我们发现PFD后鸣管宽度或鸣管长度的减少与曲线进展之间没有关联。38如前所述,与我们对融合的分析相比,曲线进展的分析在力量上要有限得多,因为在术前和术后都测量了管腔大小和脊柱侧弯严重程度的患者相对较少。更广泛的术前和术后成像的进一步研究将允许更详细地分析PFD导致的变化,并更好地理解曲线进展和融合之间的关系。
研究的局限性
本研究有一定的局限性。首先,PFDo组和PFDD组之间的大小差异是检测组间其他潜在显著差异的限制。正如Park-Reeves脊髓空洞症研究联盟先前的报告所述,该数据集的另一个重要局限性是它能够评估基线和随时间变化的曲线大小。真正畸形x线片的患者数量有限,而且没有关于成像时体位的信息(仰卧位还是负重位)。因此,除了x线片外,我们还使用了冠状MRI和CT来评估曲线的大小。此外,由于随访成像的患者数量较少,我们评估了包括x线片、CT和MRI在内的所有成像方式的曲线程度,并对10例患者进行了多种成像类型的比较。考虑到影像学在评估脊柱侧弯方面的局限性,我们纳入了所有临床诊断为脊柱侧弯的患者,并将随后发生的融合作为主要结局变量,尽管融合的决定和时机是外科医生的偏好,并没有对纳入进行控制。融合的分析包括术前曲线量级非常严重的患者,无论是否进行减压手术,融合都是不可避免的,因此限制了减压对融合可能性的观察效果。曲线进展被分析为次要结果,因此与融合相比,它更受成像可用性和随访时间的限制。同样,支具和脊柱侧凸结果的分析也受到样本中收集这些数据的少量患者的限制。 Regarding type of PFD, we grouped all types of duraplasty together, and there may, in fact, be differences between types of duraplasty used in PFDD. We did not analyze complications associated with PFD, as this is the focus of another study. We were unable to control for the primary indication for receiving spinal imaging, because this information was not available in the data set, thereby allowing a potential sampling bias. Likewise, we did not analyze the primary indication for surgery for each patient; it is therefore possible that patients with less severe presentations may have been biased toward the less invasive PFDo surgery, despite controlling for radiographic parameters. Future analysis would incorporate surgical outcomes in the context of scoliosis outcomes. A longer follow-up interval will enable the capture of more long-term outcomes after PFD. Finally, this is not a randomized or fully prospective study, and it therefore has inherent limitations related to bias in allocating surgical and nonsurgical interventions, surgical procedure type, and follow-up visits and imaging. Given the relatively smaller sample size of patients receiving an extradural decompression, further investigation is needed to assess scoliosis outcomes in this group.
结论
在接受PFD的CM-I、syrinx和脊柱侧凸患者中,接受硬脑膜成形术的患者与单纯硬膜外减压的患者在脊柱侧凸的手术矫正发生率上没有差异。然而,当控制年龄、性别、术前曲线、扁桃体位置和鸣管特征时,与PFDo相比,PFDD与减少后续曲线进展显著相关。为了指导临床治疗,需要进一步研究硬脑膜成形术在PFD后曲线稳定和脊柱融合发生中的作用。
致谢
我们要感谢里夫斯的家人和他们的朋友的慷慨,他们负责帕克-里夫斯脊髓空洞症研究联盟。
披露的信息
阿德尔森医生是美敦力公司的顾问。Bierbrauer博士报告说,从Park-Reeves脊髓灰质炎研究联盟获得了对所描述的研究的临床或研究支持(包括设备或材料),该联盟通过支付帮助招募研究参与者的研究协调员职位的支持来帮助赞助研究。Limbrick博士报告说,他们得到了美敦力和Microbot Medical的非研究相关临床或研究工作的支持。
作者的贡献
构思与设计:斯特拉尔,安德森。数据采集:Sadler, Skidmore, Gewirtz, Haller, Ackerman, Adelson, Ahmed, Albert, Aldana, Alden, Averill, Baird, Bauer, Bierbrauer, Bonfield, Brockmeyer, Chern, Couture, Daniels, Dlouhy, Durham, Ellenbogen, Eskandari, Fuchs, George, Grant, Graupman, Greene, Greenfield, Gross, Guillaume, Hankinson, Heuer, Iantosca, Iskandar, Jackson, Jea, Johnston, Keating, Khan, Krieger, Leonard, Maher, Mangano, Mapstone, McComb, McEvoy, Muhlbauer, Oakes, Olavarria, O’neill, Ragheb, Selden, Shah, Shannon,Smith, Smyth, Stone, Tuite, Wait, Wellons, Whitehead, Park, Limbrick。数据分析和解释:Strahle, Sadler, Skidmore, Anderson, Limbrick。文章起草人:萨德勒,斯基德莫尔。批判性地修改文章:斯特拉尔、萨德勒、斯基德莫尔、安德森、哈勒、阿克曼、阿德尔森、艾哈迈德、阿尔伯特、阿尔达纳、奥尔登、阿维里尔、贝尔德、鲍尔、邦菲尔德、布罗克梅尔、切恩、高定、丹尼尔斯、德鲁希、达勒姆、埃伦伯根、埃斯坎达里、富克斯、乔治、格兰特、格劳普曼、格林、格林菲尔德、格罗斯、纪隆姆、汉金森、豪厄、扬托斯卡、伊斯坎达尔、杰克逊、杰阿、约翰斯顿、基廷、汗、克里格、伦纳德、马赫、曼加诺、马普斯通、麦库姆、麦克沃伊、米汉、梅内塞斯、奥克斯、奥拉瓦里亚、奥尼尔、拉吉布、塞尔登、沙阿、Shannon, Smith, Smyth, Stone, Tuite, Wait, Wellons, Whitehead, Park, Limbrick。审稿版本:所有作者。 Statistical analysis: Sadler, Skidmore. Administrative/technical/material support: Strahle, Bethel-Anderson. Study supervision: Strahle, Limbrick.
补充信息
之前的演讲
Sadler B, Gewirtz J, Skidmore A, Anderson R, Haller G, Park TS, Limbrick DD,和Strahle J, 2019年12月5-8日在Scottsdale, AZ,第48届AANS/CNS儿科神经外科分会全体会议上作为摘要提出了后颅窝减压合并或不合并硬脑膜成骨术治疗Chiari畸形合并脊髓灰质炎的脊柱侧凸。